Para esta investigación, Tierra de Nadie conversó con médicos internos, rurales y residentes de diferentes provincias. Todos aseguraron haber recibido instrucciones de no dar declaraciones a la prensa o a ningún medio de comunicación masivo o red social, bajo advertencia de sanciones administrativas o la pérdida del título.
Por tanto, este medio de comunicación se acoge a su derecho a la reserva de fuente, como una garantía fundamental para la protección de la identidad y seguridad de los trabajadores de la salud que ofrecieron su testimonio en este informe. Los nombres de los médicos que dieron su testimonio voluntariamente y ofrecieron evidencias, no serán revelados.
Redacción Tierra de Nadie
Los puntos débiles del sistema de salud ecuatoriano son más visibles ahora, en un momento de emergencia mundial, cuando los médicos se convierten en la primera línea de defensa frente a una pandemia. La falta de insumos, la reducida transparencia en el Ministerio de Salud y la poca protección para los médicos, saltan a la vista en Ecuador.
Además de tener que enfrentar una situación de sanidad en donde lo que menos tenemos es certezas de cuándo puede acabar, al Gobierno ecuatoriano le corresponde responder y resolver dos fuertes denuncias que Catalina Andramuño dejó por escrito en su renuncia al cargo de ministra de Salud, la noche del 21 de marzo.
Según la ex ministra, la primera de las razones que motivaron su renuncia fue la imposición de personal “que no tiene conocimiento de salud pública y de la realidad frente a esta situación”, cita el documento.
El Gobierno no se ha pronunciado respecto a la imposición de funcionarios; sin embargo, se sabe que es una práctica común que en el Ministerio de Salud (MSP) se coloque en gerencias, direcciones o coordinaciones a servidores públicos de nivel jerárquico superior de libre remoción que no necesariamente cumplen con el perfil del cargo. Es decir, asigna a dedo funcionarios que cambian de institución en institución y no siempre cumplen con un perfil que garantice una buena gestión.
Un informe del portal Periodismo de Investigación revela un caso para ejemplificar esta situación, cuando una ex ministra del ramo, en 2019, ingresó a la habitación de un hospital en Quito en dónde estaba un paciente en aislamiento.
“El séquito que la acompañaba se opuso a las recomendaciones que realizó el hospital sobre su ingreso y con actitud despótica ingresaron a las instalaciones para registrar y publicar a través de fotografías su visita (la ministra se tomó fotos y abrazó a una persona que tenía una enfermedad trasmisible, luego salió por todo el hospital haciendo un recorrido inútil)”, cita el informe.
Agrega que el viceministro de Gobernanza y Vigilancia de la Salud del MSP no tiene registrado un título de cuarto nivel registrad en la Secretaría Nacional de Educación Superior (Senescyt) que valide su competencia en salud pública y es oportuno recordar que en la declaratoria de emergencia sanitaria dispone que él sea presidente de la mesa técnica de respuesta frente al covid-19. El caso se repite con el director nacional de Vigilancia Epidemiológica y otros funcionarios nombrados directores nacionales o gerentes de proyectos institucionales.
¿Tenemos presupuesto para enfrentar la pandemia?
El Ministerio de Salud no destaca por ser el más ordenado en el cumplimiento de la Ley de Transparencia (LOTAIP). La evidencia es el Índice de Transparencia Activa elaborado por la Fundación Ciudadanía y Desarrollo, en donde la Cartera de Estado quedó en último lugar con una calificación de 4/20.
La razón de esta calificación es que desde febrero de 2019 el Ministerio no cuenta con información actualizada ni la documentación reglamentaria, conforme se estipula en la LOTAIP. La sección de Transparencia en el portal web de la institución está incompleta y no muestra documentación en temas como su ejecución presupuestaria o las remuneraciones que recibe el personal.
El presupuesto asignado al MSP para 2020 fue de USD 3.888 millones, convirtiendo a esta institución en la segunda con más recursos después del Ministerio de Educación.
Por ello es difícil saber con exactitud cuántos médicos prestan sus servicios en el sistema de salud pública actualmente, sus sueldos, o la forma como se distribuye el gasto del dinero asignado para este sector.
El último dato disponible de la ejecución presupuestaria del MSP en su web corresponde al cierre de julio de 2019. Según el Ministerio de Finanzas, el presupuesto asignado al MSP para 2020 es de USD 3.888 millones, convirtiendo a esta institución en la segunda con más recursos después del Ministerio de Educación. Los principales rubros de este presupuesto están destinados a personal, con USD 1.609 millones; bienes y servicios de consumo, con USD 1.056,75 millones e infraestructura, con USD 126,54 millones
Según Finanzas, dentro de este presupuesto, particularmente bienes y servicios, el MSP cuenta con USD 139,6 millones para medicamentos y USD 176,11 millones para dispositivos médicos, presupuesto que hasta el 16 de marzo se ejecutó 12% en medicamentos y 26% en dispositivos médicos.
Sobre este punto radica el segundo reclamo de la ahora ex ministra Andramuño, pues en su renuncia asevera que hasta el 21 de marzo no le fueron asignados recursos para enfrentar la emergencia sanitaria.
Andramuño dice que el MSP preparó un plan de acción para enfrentar la crisis desde diciembre de 2019, “sin embargo, enfrentar una pandemia sanitaria sin recursos es complicado”, cita y adjuntó un oficio firmado por el coordinador general administrativo financiero del Ministerio, con fecha del 21 de marzo, en donde asegura que hasta la fecha no se recibió ninguna transferencia del Ministerio de Finanzas.
Sus declaraciones se contradicen a sí mismas, pues el día anterior, en declaraciones para la prensa, dijo contar con el presupuesto necesario y que los centros de salud públicos estaban abastecidos para los próximos tres meses. No detalló cifras, pero explicó que los recursos fueron asignados en enero pasado y de inmediato se transfirieron a las coordinaciones zonales.
El Ministerio de Finanzas respondió de inmediato, su ministro buscaron desmentir los dicho por Andramuño y ofrecieron presentar públicamente las pruebas de las transferencias realizadas a Salud para enfrentar al covid-19. Hasta el día siguiente, al cierre de este reportaje, la información no fue presentada.
Médicos denuncian desprotección
Algo aquí no cuadra. En el Ministerio de Salud se asegura que el monitoreo de los centros de salud públicos es permanente y oportuno; luego, la ministra saliente se contradice: por un lado asegura que los centros están abastecidos, pero renuncia alegando que no tuvo los recursos, mientras que el Ministerio de Finanzas dice que si los tuvo. ¿Quién dice la verdad?
Mientras tanto, los médicos deben continuar con su labor en los hospitales, sin importar quién grite más fuerte en un Gabinete ministerial. Trabajan en condiciones de riesgo y piden al Gobierno les envíe insumos y equipos de protección para los trabajadores de la salud, sobre todo en las zonas rurales del Ecuador.
La falta de herramientas e incumplimiento de protocolos que aseguren la protección de los trabajadores de la salud fue denunciada por médicos que, trabajando en turnos extendidos, no cuentan con los recursos necesarios.
“Los médicos que recibimos a los pacientes no contamos con mascarillas, guantes, gorros y menos con batas adecuadas para evitar el contagio o la propagación del virus. Se nos dispuso que solo quienes atiendan casos positivos comprobados de covid-19 puedan portar el equipo completo y no los médicos que estamos en triaje”, cuenta un médico que trabaja un hospital de la Zona 3 de Salud (Cotopaxi, Chimborazo, Tungurahua y Pastaza).
Como una norma de seguridad, el personal en contacto con pacientes enfermos no debe rotar en distintos servicios y se debe mantener desde que ingresa hasta que abandona al paciente. En buena parte de los hospitales los médicos internos y rurales se encargan del triaje; es decir, de recibir a todos los pacientes antes de ser diagnosticados. Además, pueden rotar.
Uno de los doctores de la zona insistió en que no se debe usar los trajes para no alarmar a la población”
Así lo asegura J. A. (nombre protegido), médico rural de la Zona 3. Cuenta que en un centro de salud en Tungurahua solo les permiten usar mascarillas tipo quirúrgico, insuficientes para evitar el contagio. Además, les prohibieron usar gafas o batas de protección. “Uno de los doctores de la zona insistió en que no se debe usar los trajes para no alarmar a la población”, dijo.
Las mascarillas y los desinfectantes fueron los productos con mayor demanda desde que se registraron los primeros casos de coronavirus y, tras la medida de cuarentena, miles de personas compraron estos artículos para protegerse del contagio del covid-19.
La OMS recomienda el uso de mascarillas a personas que tienen una infección respiratoria porque reducen el riesgo de contagio a otras personas. Pero no las aconseja para llevar por la calle, ni en comercios, ni en lugares de trabajo, incluso en zonas donde hay transmisión comunitaria del coronavirus.
Estas mascarillas son útiles para quienes cuidan de personas con una infección respiratoria; sin embargo, las más adecuadas son del modelo FFP2 (N-95). La OMS aconseja el uso racional de las mascarillas médicas para evitar el derroche innecesario de recursos valiosos y su posible uso indebido. Esto significa que solo debe utilizar una mascarilla si presenta síntomas respiratorios (tos o estornudos), si sospecha que tiene infección por el Covid-19 con síntomas leves o si está cuidando de alguien de quien se sospeche que está infectado.
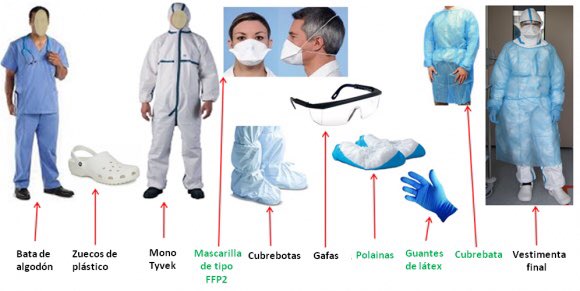
En el caso del personal médico el uso de mascarillas N.95 es indispensable, pues son quienes reciben y tratan a los pacientes. “El problema es que la dotación es limitada, no solo de mascarillas, sino de todo equipo de protección médica”, cuenta J. A. “En algunos centros, por ejemplo, con ocho médicos, apenas nos han enviado 5 kits. Esta es una situación muy común en mucho centros rurales”.
Otro médico de la Zona 3 cuenta que han intentado conseguir insumos por su cuenta pero no se encuentran con facilidad y muchas farmacias están desbastecidas a causa de la alta demanda. Por esto, como una forma de evitar el contagio suele llevar ropa aparte y la deja en el centro médico.
Hay que tomar en cuenta que las mascarillas de uso quirúrgico tiene un límite de uso de 30 pacientes, “Pero en algunos casos llevamos usando una semana la misma mascarilla”, cuenta un médico rural de la Zona 5 de Salud (Guayas, Bolivar, Los Rios, Santa Elena y Galápagos).
La situación no es muy diferente en el hospital Carlos Andrade Marín, en Quito. Un médico interno que accedió conversar con este medio bajo reserva de fuente relató una situación similar: “Los internos están tomando muestras sin el equipo necesario. El equipo lo maneja Enfermería, pero lo están racionando al máximo y no les dan. Yo conseguí una mascarilla por mi cuenta y me pidieron sacarme con la excusa de que yo no tengo síntomas. Lo que no toman en cuenta es que ahora hay personas asintomáticas que también pueden transmitir la enfermedad”.
Por otro lado, en la Zona 1 de Salud (Carchi, Esmeraldas, Imbabura y Sucumbíos), les preocupa el desabastecimiento. A. A. (nombre protegido) cuenta que están utilizando mascarillas quirúrgicas y no las N95, pues son las que tenían en reserva.
“Acá se estableció una zona especial de triaje para pacientes que presenten afecciones respiratorias, lo que está muy bien”, cuenta. “El problema es que los insumos que tenemos no van a durar más de dos semanas a un mes. Hay centros de la Zona 1 que no tiene ni paracetamol, en otros lugares solo les distribuyeron un cartón para todo el mes”.
Otro médico, en la Zona 5, cuenta que la dotación de insumos y equipo de protección se está priorizando para personal de centros de salud tipo C; es decir, los centros con más personal y mejor equipados, para la atención de un mayor número de pacientes. Pero en los centro de salud tipo A y B, con menos capacidad, existe desabastecimiento. “Enviaron, por ejemplo, nueve gorros para 16 personas y con la instrucción de que debe durarles todo el mes. Enviaron batas de manga corta y en los centros tipo A no tienen mascarillas N-95”, aseguró.
Ante esta realidad, el presidente del Colegio Médico de Pichincha (CMP), Víctor Álvarez, hizo un llamado a las autoridades para que provea de equipos de protección a todo el personal sanitario y administrativo de las unidades de salud del país, tanto públicas como privadas.
“Los trabajadores de la atención sanitaria dependen del equipo para protegerse a sí mismos y a sus pacientes, para evitar infectarse o infectar a otras personas”, dijo y agregó que tanto médicos, como enfermeras, incluso profesionales de otras áreas como odontólogos o auxiliares, e incluso el personal administrativo deben ser equipados.
A su pedido se han sumado los médicos de otras provincias en todo el país.
La vulnerabilidad de los médicos postgradistas
Llevan años intentando que el Gobierno reconozca su trabajo, obtener una remuneración o por lo menos los beneficios de la seguridad social. Los médicos de postgrado cumplen con las mismas funciones de un médico de planta o residente, pero no lo hacen en las mismas condiciones.
Para ellos aplican los mismos horarios, turnos de trabajo y las mismas responsabilidades que cualquier galeno, pero su labor no es reconocida por el Estado en términos económicos. Desde el 2018, ellos buscan acercamientos con las autoridades del Ministerio de Salud para lograr un acuerdo, sin conseguir ningún resultado.
Se estima que son al menos 3.600 médicos postgradistas en todo el país. Entre ellos, M. G. (nombre protegido), quien trabaja en un hospital público de Quito y cuenta que además de autofinanciar sus estudios, debe procurarse sus propios equipos.
“Tengo una mascarilla que encontré en mi casa, la tengo desde que se decretó la emergencia. No cuento con más protección que eso y mi bata. En el hospital no nos proveen de equipos y yo atiendo a los pacientes como cualquier otro médico”, contó.
M. G. teme volver a su casa porque estuvo expuesto a un paciente que llegó por una ceja rota pero resultó ser un caso positivo de coronavirus. “El señor se empieza a poner mal y le detectamos un cuadro de neumonía. Le trasladaron al hospital del IESS del sur y en tres días dio positivo a las pruebas por covid-19. Por ahora no puedo volver a casa, no quiero arriesgar a mi familia”, lamentó.
Santiago Zuñiga, vocero de la Sociedad Ecuatoriana de Médicos Posgradistas, explica que no contar con una remuneración agrava la situación ahora, pues la compra del equipo de protección corre por cuenta de cada uno. “Hay escasez. Los insumos cuestan hasta ocho veces más de lo normal y en los hospitales públicos no se provee de equipos a los postgradistas”, asegura.
“Nuestro sistema de salud ya tenía falencias antes de esta crisis: corrupción, problemas administrativos, falta de especialistas e insumos médicos. Valoramos los esfuerzos del Gobierno por contener el virus, pero nuestro sistema ya tenía falencias y una de ellas es tener personas sin ninguna garantía laboral en el sistema nacional de salud”, dijo en referencia a los médicos de postgrado.

“Hay médicos denunciando la falta de insumos. Hay gente acudiendo a los hospitales de este país y no reciben el material de bioseguridad necesarios”, agregó. “Los médicos de este país queremos cumplir con nuestros pacientes, lo vamos a hacer, lo estamos haciendo, pero dennos lo necesario, del material de bioseguridad necesario. Un médico mal protegido se vuelve un foco de contagio”.
Ante esta situación, las universidades solicitaron a los hospitales que se limite los horarios de servicio de los postgradistas, que su labor no sea rotativa y que se los ubique en las áreas específicas de su especialización; además, que se entreguen los equipos de bioseguridad necesarios. Este medio tuvo acceso a un documento enviado por la Coordinación de Residentes e Internos del Hospital N°1 de la Policía Nacional, en donde se dispone suspender el programa de prácticas de los postgradistas autofinanciados, quienes solo podrían continuar de forma voluntaria y exponer su voluntad por escrito.